Durerea de sold: cauze, afectiuni, simptome si tratament
Durerea de sold: cauze, afectiuni, simptome si tratament
Durerea de sold: cauze, afectiuni, simptome si tratament
● Anatomia șoldului
● Simptomele durerii de șold
● Cauzele durerii de șold
● Diagnosticarea durerilor de șold
● Grupe de risc pentru durerile de șold
● Complicatii ale durerilor de șold
● Identificarea cauzelor pentru durerile de șold
● Repaus pentru reducerea inflamatiilor din zona șoldului
● Fizioterapia, balneofizioterapia și kinetoterapia
● Reducerea greutății pentru scăderea presiunii asupra șoldului
● Medicamente pentru reducerea inflamațiilor din zona șoldului
● Rolul suplimentelor în managementul durerii de șold
● Tratamente pentru abordarea afecțiunilor ce cauzează durerile de șold
● Intervenții chirurgicale pentru durerile de șold
Despre durerea de șold
Articulația șoldului poate să reziste mișcării repetate și în fața uzurii. Această articulație este cea mai mare din corp, iar oasele care o alcătuiesc se potrivesc perfect, într-un mod care permite mișcarea fluidă. Durerea de șold este o problemă comună, de care se plâng foarte multe persoane și care poate fi cauzată de o paletă largă de probleme. Localizarea precisă a durerii de șold poate să ofere indicii valoroase despre cauza care stă la baza acelei dureri.
Anatomia șoldului
Șoldul reprezintă partea corpului situată între mijloc (talie) și coapsă. Articulația șoldului (coxo-femurală) este cea mai mare din corp și este o articulație sinovială sferoidă. Ea leagă capul femural de osul coxal, adică de bazin. Această articulație este complexă și puternică, mai ales că susține întreaga greutate a corpului uman. Articulația șoldului este sferoidă pentru că segmentul care seamănă cu o minge sau cu o sferă este capul femural, iar "buzunarul" în care intră acesta este acetabulul.
Articulația șoldului este articulația dintre bazin și femur, care leagă scheletul axial de extremitatea inferioară a corpului. Osul coxal al adultului este format din mai multe oase, unite printr-un cartilaj:ilion, ischion și pubis, care se dezvoltă până la sfârșitul anilor de adolescentă. Scheletul bazinului este format din osul coxal, osul sacru și coccis, iar fiecare os coxal este format din trei oase. Alte structuri importante ale șoldului sunt: oasele (precum femurul) și articulațiile, ligamente, tendoane, mușchi, nervi, vase de sânge și burse.
Simptomele durerii de șold
În funcție de boală sau afecțiunea care îți cauzează durerea de șold, este posibil să simți disconfort în anumite zone, cum ar fi:
• în coapsă;
• în interiorul articulației șoldului;
• în zona inghinală (vintre);
• în exteriorul articulației șoldului;
• în zona șezutului (fese).
Dureri în zona articulației șoldului
Simptomele pot varia în ceea ce privește intensitatea, de la durere ușoară, până la durere severă. În funcție de afecțiunea ce se află la baza simptomelor, durerile sau disconfortul pot să apară în zona articulației șoldului.
Dureri în zona inghinală
Uneori, durerea din alte zone ale corpului, cum ar fi spatele sau zona inghinală (de la o hernie) pot să radieze spre zona șoldului. În acest caz (și nu numai), este posibil ca pacientul să aibă dureri în zona inghinală (vintre).
Dureri în zona șoldului în timpul mersului
Activitățile repetate care pot pune presiune pe mușchii tăi, pe tendoane și pe ligamentele care susțin șoldurile pot provoca uneori apariția durerii. Atunci când anumite structuri ale șoldului sunt inflamate din cauza utilizării excesive, ele provoacă dureri, iar persoana poate să simtă chiar și în timpul mersului dureri în zona șoldului.
Rigiditatea musculara sau imobilitate totala
Printre simptomele asociate cu durerea de șold (care depind, bineînțeles, de cauză), se numără și șchiopătatul, durerile articulare, pierderea mobilității șoldului și chiar rigiditatea. Uneori, persoana se poate confrunta cu o imobilitate totală, îi este dificil să doarmă pe șoldul sau zona afectată.
Cauzele durerii de șold
Deși multe dintre cauzele durerii de șold pot apărea chiar din articulația șoldului, există numeroase structuri care se află în jurul șoldului și care pot fi, la fel de bine, sursa durerii resimțite de pacient.
Un traumatism este, de cele mai multe ori, cauza durerii de șold, însă orice sursă de inflamație poate cauza durere în zona șoldului. Durerea este unul dintre simptomele inflamației, alături de umflături, zona care emană căldură și apariția roșeții. Împreună, acestea sunt semnale și simptome care arată că poate să existe o problemă în zona șoldului.
Durerea primară de șold
Durerea poate să apară din structurile din interiorul articulației șoldului sau poate să apară din structurile care înconjoară șoldul. În durerea primară de șold, sunt implicați mai mulți factori.
Căzături sau lovituri la nivelul șoldului
Leziunile mici sau loviturile în șold sau în preajma șoldului pot provoca dureri semnificative și pierderea funcției acelei zone. O contuzie este o vânătaie, iar o contuzie a regiunii articulare, cum este șoldul, este o lovitură comună la nivelul țesuturilor din jurul șoldului, care poate afecta funcția șoldului. Un exemplu bun sunt căzăturile. Contuziile de la nivelul șoldului determină vasele mici de sânge (capilarele) să se spargă și provoacă sângerarea care caracterizează învinețirea zonei. Forța loviturii sau căzăturii poate, de asemenea, să provoace leziuni și inflamație în interiorul articulației și la structurile care se află în preajma șoldului.
Activități fizice prelungite
Durerea de șold poate să apară, de asemenea, din cauza unor activități fizice prelungite, când șoldul este folosit în mod excesiv și atunci apar leziuni la nivelul mușchilor, tendoanelor și ligamentelor, care pot să se inflameze.
Aceste dureri se pot datora activităților zilnice de rutină care pot pune presiune pe articulația șoldului sau durerea poate să apară din cauza unui eveniment deosebit de dificil, care pune presiune pe șold. Activitatea fizică prelungită poate provoca uzura graduală a cartilajului din articulația șoldului, ducând la artrită (inflamația articulației).
Întinderi musculare la nivelul șoldului sau coapsei
Sunt și alte structuri care ar trebui menționate ca fiind o cauză a durerii de șold, deoarece și acestea se inflamează. Bandeletă iliotibială (o bandă fibroasă) se întinde de la "creasta" pelvisului și până la partea exterioară a coapsei, până la genunchi. Această bandă fibroasă de țesut poate să se inflameze și poate provoca dureri de șold, dureri de genunchi sau ambele. Acesta este un tip de leziune sau accidentare cauzată de folosirea excesivă și care are un debut treptat, asociat cu constricția grupelor de mușchi care se află în preajma genunchiului sau șoldului. Și întinderile musculare suferite de pacient la nivelul șoldului sau coapsei pot să provoace durerea de șold.
Fracturi de șold sau de pelvis
O dată cu înaintarea în vârstă, oasele devin din ce în ce mai șubrede, mai slăbite și mai fragile. Oasele slăbite, lipsite de forță, au mai multe șanse să se rupă în timpul unei căderi. O altă cauză a durerii sau durerilor de șold o reprezintă fractură de șold sau de pelvis. Fracturile de șold sunt poate cele mai întâlnite fracturi la persoanele de peste 75 de ani.
Chiar dacă loviturile, căderile sau traumele pot fi o cauză evidentă, de multe ori, vârstnicii sunt mult mai predispuși la fracturile de șold sau de pelvis, din cauza osteoporozei, iar uneori, șoldul se va fractura sau se va rupe spontan. Articulația șoldului este alcătuită din interconectarea a două oase într-o "bilă" și într-un "buzunar": cavitatea sau buzunarul se află în pelvis (acetabulum), iar "bila" sau sfera este capul femural, partea de sus a femurului. Fracturile de șold se referă, de fapt, la fractura de femur și de aici apare durerea de șold.
Dislocarea șoldului
O dislocare de șold că urmare a unei traume are loc atunci când femurul este forțat să iasă din cavitatea sa, din acel spațiu ca un buzunar mare și adânc din osul șoldului (pelvis). De obicei, este nevoie de o forță foarte mare ca șoldul să poată fi dislocat. Accidentele rutiere (când mașinile intră în coliziune) sau căderea de la o înălțime foarte mare sunt cauze comune și, drept urmare, au loc și alte fracturi, la alte oase, o dată cu dislocarea șoldului.
Durerea secundară de șold
Durerea de șold poate avea multiple cauze, nu doar loviturile sau accidentările. De pildă, exista unii factori care afectează în special articulația șoldului, provocând o durere severă sau mai ușor de suportat.
Cauze care afectează articulația șoldului
Multe forme de artrită și numeroase boli conexe sau înrudite cu artrita afectează articulația șoldului, mușchii și/sau oasele, iar acești factori pot provoca probleme la nivelul șoldului, cum ar fi durerea, rigiditatea articulației și umflarea zonei. Mai jos sunt câteva cauze posibile care afectează articulația șoldului.
Obezitatea
Potrivit specialiștilor, cauzele osteoartritei de la nivelul șoldului nu sunt cunoscute, însă numeroși factori pot contribui la instalarea acestei boli, cum ar fi vârsta înaintată și faptul că persoana este supraponderală sau obeză. Durerea de șold poate să apară la unele persoane care au un exces ponderal. De exemplu, persoana poate să pună o presiune suplimentară pe articulațiile sale, fie prin faptul că se confruntă cu obezitatea (este o persoana supraponderală), fie prin activitățile care implică folosirea intensă a șoldului.
Artrozele
Artroza este o boală articulară cronică, neinflamatorie, de tip deformant. Artroza, spre deosebire de artrită (termen folosit pentru a descrie inflamația de la nivelul articulațiilor), este cauzată de uzura normală a cartilajului articular. Artrozele sunt cel mai des întâlnite la nivelul articulațiilor mâinilor, regiunii cervicale, genunchilor și șoldurilor, însă poate afecta orice articulație.
Osteoartrita șoldului (coxartroza) și artrita reumatoidă se numără printre cele mai întâlnite cauze ale durerii de șold, în special la adulții mai în vârstă. Artrita duce la inflamația articulației șoldului și la ruperea cartilajului care acoperă (are rol de amortizor) oasele șoldului. Durerea se agravează treptat în acest caz.
În cazul bolii numite coxartroza (artroza șoldului), îngustarea cavitații articulare dintre șold și femur poate fi văzută că un indicator indirect al pierderii cartilajului care acoperă oasele. Capul femural și cavitatea în care acesta intră sunt parțial distruse și nu se mai îmbină atât de bine. Articulația își pierde forma, se formează depuneri osoase de-a lungul marginilor (osteofite), iar particulele de abraziune provoacă dureri repetate.
Distrugerea cartilajului are drept rezultat o rigiditate din ce în ce mai pronunțată a articulației șoldului. În același timp, apare durerea de șold, la început asociată cu mișcarea inițială după perioade lungi de inactivitate și cu presiunea pusă pe șold, iar mai apoi durerea apare noaptea și în perioadele de repaus.
Spondilita anchilozantă
Osteoartrita (inflamația care cuprinde atât articulația, cât și partea osoasă din jurul ei) este cea mai întâlnită cauza a durerii de șold la persoanele cu vârstă peste 50 de ani. Cu toate acestea, alte tipuri de artrită pot fi prezente la pacienții care se plâng de dureri de șold. Printre acestea se numără și spondilita anchilozantă, o boala cronică inflamatorie a coloanei vertebrale și a zonei unde coloana se leagă de pelvis (aceste articulații se mai numesc și articulații sacroiliace). Ca simptome, pacienții cu spondilita anchilozantă dezvoltă: durere lombară (partea de jos a spatelui), durere de șold și rigiditate.
Bursita
Bursele sunt niște saci (structuri) cu lichid care se găsesc între țesuturi, cum ar fi oasele, mușchii și tendoanele. Bursele sunt cele care ușurează frecarea din aceste țesuturi, ajutându-le să funcționeze mai bine împreună. Când una dintre burse se inflamează, acest lucru poate provoca durere. Inflamația bursei se datorează, de obicei, unor activități repetitive care suprasolicită sau irită articulația șoldului. Astfel, bursita afectează și șoldul. Ea este mai des întâlnită în cazul adulților, în special la persoanele de peste 40 de ani.
Tendinita
Tendoanele sunt benzile groase de țesut care fixează oasele de mușchi. Tendinita este inflamația sau iritația tendoanelor. Boala este, de obicei, cauzată de stresul repetitiv datorat utilizării excesive a acelor tendoane. Tendinita este cel mai des cauzată de un impact minor și repetitiv pe zona afectată sau apare din cauza unei accidentări sau lovituri bruște sau mai grave.
Alte afecțiuni ale articulației șoldului
Articulația șoldului poate fi afectată și de alți factori, precum:
- Întinderi de mușchi sau de tendoane - activitățile repetitive pot pune o tensiune mare asupra mușchilor, tendoanelor și ligamentelor care susțin șoldurile, iar astfel pot să apară așa-numitele întinderi de mușchi sau de tendoane. Atunci când mușchii sau tendoanele se inflamează din cauza utilizării excesive, acestea pot provoca dureri de șold și pot împiedica funcționarea normală a șoldului.
- Rupturi de labrum (la șold) - aceasta este o ruptură în inelul cartilajului (numit labrum) care urmează după marginea exterioară a cavității articulației șoldului. Pe lângă faptul că are rol de amortizor (absoarbe șocurile) al articulației șoldului, labrumul acționează că o garnitură de cauciuc sau ca un sigiliu, pentru a menține capul femural (partea de sus a femurului) cât mai bine prins în partea de sus a șoldului, în cavitatea articulației șoldului. Atleții și persoanele care au mișcări de răsucire repetitive au un risc mai mare de a dezvolta această problemă, iar durerea de șold apare și ea.
Cauze care afectează osul șoldului
Osul șoldului reprezintă o altă structură care poate fi afectată de multiple cauze ale durerii de șold. Printre acestea se numără osteoporoza, cancerul osos, cât și diferite tipuri de necroze de la nivelul șoldului.
Osteoporoza
Dacă o persoană primește diagnosticul de osteoporoză, asta înseamnă că și-a pierdut o parte din masă osoasă, din densitatea oaselor. Astfel, oasele pacientului devin mai puțin dense, iar asta le face mai predispuse la rupere (fracturi).
"Subțierea" oaselor (osteoporoza) afectează, în principal, vârstnicii, însă boala poate să apară și la alte persoane, de diferite vârste. O fractură a oaselor după o lovitură minoră, cum ar fi o simplă cădere la podea, este cunoscută ca "fractura de fragilitate". Cele mai întâlnite fracturi de fragilitate (adică acele fracturi asociate cu osteoporoza) apar la nivelul șoldului, încheieturii mâinii și la oasele care alcătuiesc coloana vertebrală (la vertebre).
Cancer osos sau alt tip de cancer
Durerea de șold poate fi cauzată și de alte afecțiuni grave, cum ar fi unele forme de cancer: cancerul în forme avansate (metastaza) care s-a răspândit la oase; cancerul osos; leucemia. Anumite forme de cancer pot să provoace dureri de șold. Tumorile care încep (iau naștere) într-un anumit os sau care se extind până la un os (precum cel al șoldului) pot provoca durere în șoldurile pacientului, cât și în alte oase din corp. Cancerul osos poate să se formeze în orice os din corp, dar cel mai adesea boala afectează oasele lungi care alcătuiesc brațele și picioarele. În cazul leucemiei, simptomele pot varia, iar printre acestea se numără și durerile osoase și sensibilitatea oaselor.
Necroza și osteonecroza la nivelul șoldului
Necroza avasculară (a capului femural), care se mai numește și osteonecroza, poate să fie o cauza a durerii de șold. Această boală se dezvoltă atunci când fluxul de sânge către osul șoldului încetinește, iar țesutul osos moare. Astfel, din cauza unei cantități insuficiente de sânge care trebuie să "irige" oasele, poate să apară osteonecroza la nivelul șoldului. Deși poate afecta alte oase, necroza avasculară (sau aseptică) se produce, cel mai adesea, în șold. Ea poate fi cauzată de o dislocare a șoldului sau de o fractura a șoldului.
Cauze care afectează nervii din zona șoldului
Durerea de șold poate fi cauzată și de anumiți nervi deteriorați sau "ciupiți". Există o serie de afecțiuni care implică nervii din zona șoldului și care provoacă dureri de șold.
Hernia
Hernia de disc, spun specialiștii, poate fi o cauză a durerii de șold. În unele cazuri, durerea ce provine din alte zone ale corpului, cum ar fi spatele sau anumiți nervi afectați, poate să radieze către zona șoldului, iar astfel apare durerea de șold. O hernie sau un defect al peretelui abdominal poate provoca dureri în partea din fata a șoldului.
O hernie apare atunci când există o ruptură sau o slăbiciune într-o zonă în care mușchii peretelui abdominal se îmbină. Herniile sunt numite în funcție de locul în care apar, iar cele mai întâlnite sunt herniile inghinale. Herniile femurale, care se declanșează dintr-un canal din apropierea articulației șoldului, reprezintă un alt tip de hernie, care poate, la rândul ei, să provoace durere de șold.
Sciatica
Sciatica sau inflamația rădăcinilor de la care pornesc nervii din măduva spinării, poate să apară însoțită de durere de șold și de durere care se simte de-a lungul piciorului. Există mai multe motive pentru care nervul sciatic poate să se inflameze.
Sciatica se referă la durerea care radiază de-a lungul traseului nervului sciatic, care se ramifică de la zona lombară, trece prin șolduri și fese și coboară pe fiecare picior. De obicei, sciatica afectează doar o parte a corpului. Sciatica apare cel mai frecvent atunci când un disc, un ciot osos de pe coloana vertebrală sau îngustarea coloanei vertebrale comprimă o parte a nervului. Acest lucru provoacă inflamație, durere și cel mai adesea o senzație de amorțeală în piciorul afectat.
Inflamația nervilor periferici
Durerea de șold poate să nu își aibă originea în șold, ci se poate datora unor probleme apărute în structurile adiacente, cum ar fi nervii periferici. Specialiștii spun că nervii periferici se pot inflama, provocând durerea de șold.
Stenoza
Stenoza canalului vertebral (sau îngustarea canalului spinal) poate provoca dureri care au legătură cu nervii din șold și picior. Potrivit specialiștilor, boala degenerativa a articulațiilor (osteoartrita), un traumatism și o uzură generală la nivelul oaselor și articulațiilor coloanei vertebrale lombare pot provoca o îngustare a canalului spinal.
Canalul spinal lombar este gaura sau canalul prin care trec nervii, până la extremitățile inferioare. În timp, osul și țesuturile din preajma canalului pot crește spre interior, diminuând spațiul care este deja un pasaj îngust. Dacă nervii care trec prin acel canal sunt comprimați sau iritați, durerea poate să apară la nivelul spatelui, șoldului și piciorului.
Meralgia parestezică
Meralgia parestezică apare atunci când nervul cutanat femural lateral al coapsei este iritat, este afectat. Această boală este cel mai frecvent observată în timpul sarcinii, la persoanele care poartă haine foarte strânse pe corp sau la pacienții cu diabet. Numeroși factori pot comprima sau pot afecta acest nerv, inclusiv hainele prea strâmte, obezitatea, sarcina, un traumatism local și anumite boli, precum diabetul. Specialiștii spun că meralgia parestezică poate provoca dureri și senzații anormale în șold și picior. Afecțiunea provoacă o durere arzătoare, amorțeală și furnicături în partea exterioară a șoldului și a coapsei.
Alte cauze pentru durerile secundare de șold
Multe boli pot afecta articulația șoldului, mușchii sau oasele, iar acestea pot provoca durere, rigiditate sau umflarea zonei.
Boala Lyme
Boala Lyme este o boala infectioasa, caracterizata printr-o eruptie cutanata, umflarea articulatiilor si prin simptome asemanatoare gripei. Boala este cauzata de muscatura unei capuse care este infectata cu o bacterie numita B. burgdorferi. Boala Lyme poate afecta soldul.
Boala Legg-Calve-Perthes
Boala Legg-Calvé-Perthes (sau doar boala Perthes) descrie necrozarea avasculară a capului femural la copii și este o boală idiopatică, ceea ce înseamnă că nu se cunosc cauzele. De obicei, boala Legg-Calvé-Perthes afectează copiii de sex masculin cu vârste între 4 și 8 ani.
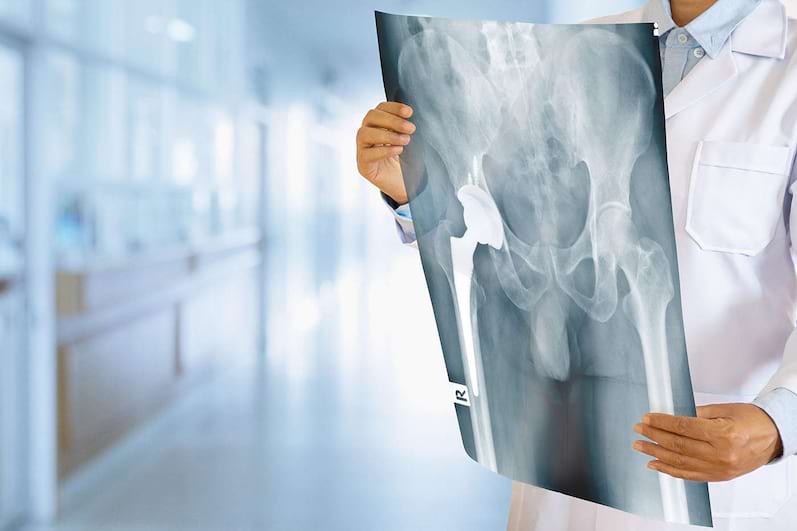
Diagnosticarea durerilor de șold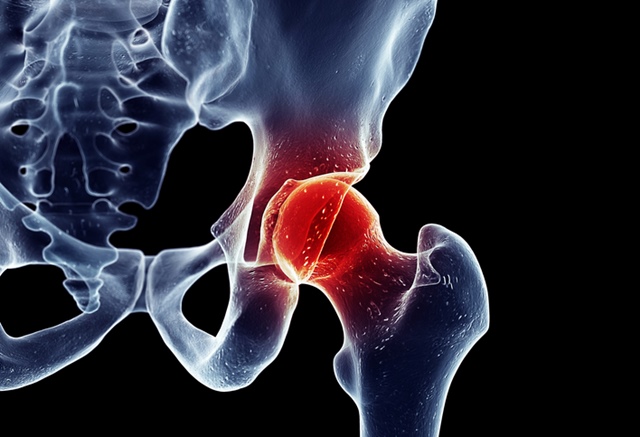
Medicii specialiști, profesioniștii din domeniu, pot diagnostica durerea de șold cu ajutorul istoricului medical al pacientului și printr-un examen fizic.
Anamneza pacientului de către un medic specialist
Anamneza înseamnă totalitatea datelor pe care medicul le adună interogând pacientul despre apariția durerii de șold și despre cum a evoluat durerea de șold. Medicul, în timpul discuției cu pacientul, încearcă să pună diagnosticul durerii de șold, aflând cât mai multe lucruri despre istoricul medical al persoanei. Uneori, diagnosticul este evident: pacientul a căzut, s-a lovit la șold, nu poate să își ducă greutatea pe propriile picioare, iar radiografiile arată o fractură de șold.
Alteori, diagnosticul necesită aflarea istoricului medical, ceea ce implică multe întrebări referitoare la instalarea durerii de șold și care sunt factorii care o agravează sau o ameliorează. Obiectivul este ca medicul să înțeleagă frecvența, durata și contextul durerii de șold în relație cu activitățile de zi cu zi ale pacientului. Pe lângă istoricul durerii de șold, medicul caută și alte informații despre anumite boli sistemice, deoarece aceste informații sunt utile în găsirea cauzei durerii de șold.
Radiografii la nivelul șoldului
De multe ori, simpla radiografie a zonei șoldului și pelvisului se face pentru ca medicul să poată vedea oasele și spațiile articulare. În cazul unei căderi, această radiografie poate diagnostica o fractură acută, dar ocazional, fractura osului nu se poate observa pe radiografiile de rutină. Îngustarea spațiilor articulare și semnele artritei pot fi văzute la simpla radiografie la nivelul șoldului, iar această metodă ajută la confirmarea diagnosticului de osteoartrită sau de boală degenerativă articulară, cea mai comună formă de artrită.
Analize de laborator pentru determinarea cauzelor durerilor de șold
Dacă medicul specialist este îngrijorat și crede că o boală sistemică este cauza durerii de șold, el poate recomanda efectuarea unor teste de sânge sau analize de laborator. Acestea îl vor ajuta, mai departe, să pună un diagnostic corect. Unii markeri ai inflamației prezent în organism sunt creșterea numărului de leucocite, rata de sedimentare a eritrocitelor (ESR) și proteina C-reactiva (CRP). Acestea sunt teste nespecifice, însă pot fi de folos în cazul următoarelor testări, bazate pe situația clinică a pacientului. Un număr mare de leucocite poate fi util și ca test de screening pentru a vedea dacă există o infecție sau o inflamație.
Grupe de risc pentru durerile de șold
Șoldul este una dintre cele mai vulnerabile articulații din corp, pentru că este vulnerabil în fața dezvoltării artritei, în special când e vorba de osteoartrită. Cum știi dacă ești unul dintre oamenii care se află în grupele de risc pentru osteoartrita de la nivelul șoldului, o cauză a durerilor de șold? Există câțiva factori care înseamnă că te încadrezi într-un grup cu risc crescut:
• Vârstnicii - cartilajul articulației șoldului se degradează din ce în ce mai mult pe măsură ce înaintăm în vârstă, având potențialul de a fi complet afectat de osteoartrită după vârstă de 45 de ani. Să nu uităm că în timpul vieții, șoldurile poartă cea mai mare parte a greutății corpului nostru, în fiecare zi, ceea ce solicită foarte mult cartilajul din articulații.
• Persoanele supraponderale - cu cât o persoana cântărește mai mult, cu atât mai multă presiune se afla pe articulațiile sale și cu atât mai repede se poate instala o potențială degenerare a articulațiilor. Din păcate, durerile articulare pot descuraja oamenii, făcându-i să nu fie activi fizic și de aici apare acumularea kilogramelor în plus.
• Femeile - dacă ești femeie, ești mai predispusă decât bărbații să suferi de osteoartrită. De fapt, femeile au un risc mai mare în privința tuturor tipurilor de osteoartrită. Experții cred că explicația se datorează riscurilor genetice de pe linie maternă, modului în care hormonii interacționează cu cartilajul articulațiilor femeilor și cu faptul că femeile sunt mai predispuse să sufere de obezitate, decât bărbații.
• Dacă există membri în familie care au artrită - până la jumătate dintre toate cazurile de artrită la nivelul șoldului pot fi legate de moștenirea genetică, fie că vorbim de un membru al familiei care suferă de osteoartrită, fie că pacientul pur și simplu are gene care îl predispun la o sănătate osoasă precară sau are defecte ale șoldului, factori care, în cele din urma, duc la instalarea artritei.
• Un traumatism din trecut - dacă persoana a avut o lovitură sau un traumatism la șold sau a suferit o intervenție chirurgicala la șold, acești factori cresc riscurile viitoare de a face osteoartrită și de a suferi de dureri de șold.
Complicații ale durerilor de șold
Evoluția durerii de șold poate duce la reducerea mobilității șoldului, la prezența unei dureri permanente, iar astfel pacientul nu își poate desfășura singur activitățile de zi cu zi. În acest caz, indiferent de cauza durerii de șold, este foarte important că pacientul să meargă la medicul specialist, încă de la primele semne ale durerii, deoarece dacă este lăsată netratată, durerea de șold poate duce la numeroase complicații.
Tratarea durerii de șold
Există mai multe tipuri de medici specialiști care sunt implicați în tratarea durerii de șold. Specialiștii în medicină generală (medicii generaliști), medicii de familie și interniștii, precum și chirurgii ortopezi, reumatologii și specialiștii în medicina sportivă tratează durerea de șold. Adeseori, fizioterapeuții și specialiștii în gimnastica de recuperare sunt implicați și ei în îngrijirea pacienților cu durere de șold.
Identificarea cauzelor pentru durerile de șold
Tratamentul pentru durerea sau durerile de șold depinde de diagnosticul pus de medicul specialist și de cauza care stă la baza afecțiunii sau bolii care poate fi prezentă și care determină durerea de șold. Tocmai de aceea, înainte ca pacientul să înceapă tratamentul, medicul trebuie să identifice cauzele ce provoacă durerea de șold.
Repaus pentru reducerea inflamațiilor din zona șoldului
Durerea de șold și disconfortul care se dezvoltă din cauza suprasolicitării ori folosirii excesive, însă fără să existe vreo rană sau leziune specifică (din cauza unei accidentări) pot fi abordate acasă, în sensul că pacienții pot să se îngrijească acasă, odihnindu-se și adoptând o perioadă de repaus. După aceea, pacienții pot reveni treptat la activitatea lor.
Deși repausul (odihna) este important pentru reducerea inflamațiilor din zona șoldului, medicii spun că în același timp este important ca persoana să își mențină o gamă de mișcări. Asta înseamnă că persoana în cauză ar trebui să încerce să facă mișcări pentru a întinde piciorul, șoldul și spatele și să încerce să mențină întregul corp în mișcare, fără să forțeze șoldul. De asemenea, este posibil că persoana să obțină o ameliorare a durerii de șold cu ajutorul unei pungi cu gheață sau aplicând o pungă cu legume congelate învelite într-un prosop, pe zona afectată.
Fizioterapia, balneofizioterapia și kinetoterapia
Tratamentul durerii de șold depinde de cauza care stă la baza ei. Pentru durerea legată de exercițiile fizice, odihna este de obicei suficientă, pentru a permite șoldului să se vindece. Această durere trece în câteva zile.
Dacă ai o formă de artrită, medicul îți poate recomanda un specialist care să-ți ofere mai departe alte sfaturi și un fizioterapeut, care îți poate arăta cum să faci exercițiile care te ajută să menții mobilitatea articulației șoldului. Astfel, un aliat bun în combaterea durerii de șold este fizioterapia, însă în funcție de cauză, poți apela și la kinetoterapie sau la balneofizioterapie. Nu uita să discuți opțiunile de tratament cu medicul tău înainte de a apela la orice tratament de acest gen.
Reducerea greutății pentru scăderea presiunii asupra șoldului
Una dintre recomandările medicilor pentru persoanele cu durere de șold este scăderea în greutate, deoarece o dată ce numărul de kilograme a fost redus, șoldurile pacientului vor avea de beneficiat.
Menținerea unei greutăți normale (considerate sănătoase) sau reducerea greutății (dacă persoana este supraponderală) este un lucru bun pentru articulațiile șoldului.
Greutatea excesivă pune presiune pe articulațiile care poartă - așa cum bine știm - greutatea noastră, cum ar fi articulațiile genunchilor și cele ale șoldurilor, contribuind la deteriorarea cartilajului. În plus, se crede că celulele adipoase (grase) produc anumite substanțe inflamatoare, care contribuie la dezvoltarea artritei.
Medicamente pentru reducerea inflamațiilor din zona șoldului
Este recomandat ca pacientul să ceară sfatul medicului în legătură cu durerea de șold. Odată ce cauza a fost identificată și durerea a fost diagnosticată, cu atât mai bine pot fi recomandate tratamentele țintite. Acest lucru este valabil și în cazul medicamentelor care vor fi prescrise de medic pentru a reduce inflamația din zona șoldului, dacă se dovedește că aceasta este cauza durerii.
În cazul inflamației locale a șoldului, uneori sunt folosite injecțiile cu corticosteroizi, pentru că ele calmează inflamației. Dacă există o infecție, atunci sunt folosite antibioticele, însă doar cu recomandarea medicului specialist. Medicamentele pentru durere (analgezicele) care se eliberează fără prescripție medicală, precum acestea pot fi luate pentru a tine durerea sub control. Este bine de știut că aceste medicamente nu au nevoie de rețetă, însă pot avea efecte secundare și pot interacționa cu alte medicamente prescrise de medic.
Rolul suplimentelor în managementul durerii de șold
Dacă durerea de șold este una suportabila, însă vrei să încerci și alte opțiuni, este important să ai în vedere și rolul suplimentelor alimentare. Studiile recente scot la iveală beneficiile multor substanțe care ajută la menținerea articulației șoldului, precum:
Uleiul de pește conține acizi grași Omega 3 (EPA și DHA), care au efecte antiinflamatoare. O analiză 1 din 2017 ce a avut în vedere mai multe studii clinice arată că administrarea suplimentelor cu ulei de pește de mare adâncime reduce simptomele, cum ar fi durerea articulară în cazul pacienților cu artrită reumatoidă. Întreabă-ți medicul reumatolog înainte de a lua orice fel de suplimente pentru afecțiunile articulațiilor.
Membrana din coaja de ou (NEM)
Studiile2 efectuate în ultimii ani arată că extractele obținute din membrana naturală din coaja de ou (sau NEM) sunt eficiente în tratamentul durerii asociate cu artroza șoldului și artroza genunchiului. Un studiu german din 2014 a ajuns la aceste concluzii. 44 de participanți au primit un supliment oral cu 500 mg de extract din membrana cojii de ou, o dată pe zi, pe o perioadă de 8 săptămâni. Obiectivul cercetării a fost să se evalueze eficacitatea membranei din coaja de ou sub forma de supliment alimentar.
Suplimentele cu membrană din coajă de ou au produs un răspuns semnificativ la tratament, la 10 zile de la începutul studiului, la 30 de zile și la 60 de zile. Concluzia trasă de cercetători a fost că suplimentele cu extracte din membrana din coaja de ou au redus semnificativ durerea, atât rapid, adică după 10 zile, cât și pe o perioadă mai lungă, după 60 de zile, demonstrând că sunt o opțiune terapeutică pentru tratamentul durerii asociate cu gonartroză și/sau coxartroză.
Asigură-ți necesarul de vitamine
Pentru că problemele din zona articulației șoldului sunt în special frecvente în rândul femeilor, pe măsură ce avansează în vârstă, este esențial ca doamnele să obțină cantitatea corespunzătoare de vitamine. Experții spun că două dintre cele mai importante suplimente pentru sănătatea articulației șoldului sunt calciul și vitamina D. După menopauză, o femeie are nevoie de 1500 miligrame de calciu, împărțit în mai multe doze, și de 800 unități internaționale de vitamina D, în fiecare zi.
Poți încerca anumite nutraceutice
Una dintre cele mai frecvente cauze a durerii de șold este artrita (un termen-umbrelă care însumează mai multe afecțiuni), așa că unele dintre cele mai bune remedii sunt aceleași care sunt recomandate pentru pacienții cu o formă de artrită: glucozamină și condroitin sulfatul. Studiile arată că această combinație poate să ajute în menținerea sănătății articulațiilor și în calmarea durerii articulare. Există anumite formule de astfel de substanțe, care s-au dovedit a fi eficiente. Întreabă-ți medicul reumatolog dacă este cazul să iei suplimente.
Pe lângă aceste substanțe active enumerate aici, medicul reumatolog ori cel de familie îți poate recomanda, în baza investigațiilor medicale și a istoricului tău medical, alte tipuri de suplimente care te-ar putea ajuta să îți menții articulațiile sănătoase ori să reduci durerea de șold.
Tratamente pentru abordarea afecțiunilor ce cauzează durerile de șold
Tot în funcție de cauza durerii, medicul poate recomanda pacientului cu durere de șold următoarele tratamente, care abordează afecțiunile:
• medicamente antireumatice ce modifică evoluția bolii (DMARD) - acestea sunt medicamente care lucrează lent pentru a modifica cursul unei boli inflamatorii. Diferite medicamente antireumatice de acest gen pot fi utile pentru o serie de forme artrita a șoldului, inclusiv pentru artrita reumatoidă, lupus, spondilita anchilozantă și artrita psoriazică.
• medicamente pentru gută - unele medicamente prescrise pentru guta sunt concepute pentru a reduce nivelul acidului uric din sânge, pentru a prevenii viitoarele atacuri ce presupun dureri articulare și inflamarea articulației șoldului. Alte medicamente sunt concepute pentru a calma durerea și inflamația unui atac acut, iar mulți pacienți cu gută iau ambele tipuri de medicamente.
• medicamente care sunt modificatori ai răspunsului biologic - o nouă categorie de medicamente folosite pentru artrita reumatoidă și în cazul unui număr mic de forme inflamatorii ale artritei șoldului sunt așa-numitele medicamente biologice. Fiecare dintre acești "agenți" biologici blochează un pas din procesul inflamator, fără să suprime întregul sistem imunitar.
• medicamentele pentru osteoporoză - aceste medicamente sunt cele folosite pentru a încetini pierderea densității osoase sau care ajută organismul să construiască noi țesuturi osoase. Deși acestea nu sunt folosite în mod specific pentru a trata problemele șoldului, oasele puternice sunt mai puțin predispuse la fractură de șold. Anumite medicamente, pe bază de bifosfonați, precum acestea intră în această categorie și sunt folosite pentru a trata anumite boli, precum boala Paget a oaselor, care rareori este o cauză a durerii de șold.
Intervenții chirurgicale pentru durerile de șold
Fracturile pot beneficia de tratament cu ajutor reparațiilor pe cale chirurgicală, cu ajutorul unor metode de fixare stabilite de medicul specialist. În cazul formelor severe de artrită, atunci când este posibil, se înlocuiește șoldul în totalitate.
Când medicamentele și alte tratamente nu reușesc să țină durerea de șold la un nivel suportabil, pacientul poate apela la anumite intervenții chirurgicale, precum:
• înlocuirea totală a șoldului - o procedură prin care șoldul deteriorat este îndepărtat și înlocuit cu o proteză cu componente din metal, ceramică și/sau plastic; după genunchi, articulația șoldului este a doua cea mai înlocuită pe cale chirurgicală.
• operația de resurfacing de șold - pentru persoanele care sunt tinere și active, operația de resurfacing de șold este o alternativă la înlocuirea totală a șoldului. Spre deosebire de înlocuirea totală, această procedura nu necesită îndepărtarea capului femural și înlocuirea lui cu o sferă dintr-un material metalic sau ceramic. Capul femural afectat este rearanjat și potrivit cu ajutorul unui strat de metal care îl acoperă și astfel intră perfect în cavitatea șoldului.
• artroscopia - este o intervenție chirurgicală minim invazivă, efectuată prin câteva mici incizii în pielea de deasupra articulației șoldului. Mai nou, artroscopia este folosită la nivelul șoldului (nu doar la genunchi) pentru a corecta problemele, cum ar fi rupturile de labrum.
• osteotomia - este o procedură chirurgicală majoră, în care porțiunile deteriorate ale șoldului sunt îndepărtate, iar articulația este repozitionată sau i se dă o formă pentru a corecta un deformare și/sau pentru a îmbunătăți modul în care se aliniază șoldul și funcția șoldului. O osteotomie poate fi indicată pentru o persoană care are artrită la articulația șoldului.
Prevenirea durerilor de șold
Chiar dacă nu poți preveni toate problemele apărute la șold, multe dintre măsurile folosite pentru a trata problemele de la nivelul șoldului îți pot reduce riscul ori te pot ajuta să previi agravarea durerii de șold.
Controlul greutății pentru reducerii presiunii la nivelul șoldului
Una dintre aceste măsuri este, de pildă, să slăbești, adică să scapi de kilogramele în plus. Reducând greutatea corpului, pot împiedica osteoartrita de la nivelul șoldului să progreseze, iar astfel vei avea mai puține dureri de șold.
Încălzirea mușchilor înainte de activități fizice solicitante
Medicii spun că, înaintea oricăror activități fizice solicitante, este bine să faci exerciții fizice care îți ajută mușchii să se încălzească și să se întindă, precum exercițiile de stretching. Așadar, înainte de o activitate fizică, fie acasă, fie la sala de sport, fă câteva exerciții de stretching și de încălzire. După acea activitate solicitantă, acordă-le timp mușchilor să se "răcorească". Atenție! Nu exagera. Dacă simți durere în timpul unei activități solicitante sau în timpul exercițiilor fizice, oprește-te.
Evitarea căzăturilor puternice
Pe cât posibil, încearcă să iei măsurile necesare pentru a preveni sau evita cazăturile, accidentările sau loviturile puternice, iar atunci când acestea au loc, abordează căzătura sau lovitura cu promptitudine, pentru a preveni problemele ce pot apărea pe viitor. Dacă ți s-a întâmplat să te lovești la șold sau să cazi și să îți simți șoldul dureros, ia o pauză, ridică-ți zona afectata și aplică pe ea gheață. Dacă durerea este severă sau persistă mai mult de o zi sau două, sună-ți imediat medicul.
Controlul medical regulat pentru diagnosticarea prematură a afecțiunilor ce pot cauza durerile de șold
Încă din stadii incipiente, este bine să cauți ajutor medical de specialitate sau, chiar dacă nu ai dureri de șold, să mergi regulat la controale medicale, pentru că doar așa medicul îți poate pune un diagnostic corect, din timp, al unor afecțiuni care pot să provoace dureri de șold. Fie că durerea ta de șold se datorează artritei, osteoporozei sau unei activități repetitive, fie că te-ai lovit sau te-ai accidentat în timp ce practicai un sport, discută cu medicul tău. Acesta te poate ajuta și poate diagnostica prematur orice boala care îți afectează funcția șoldului.
Nu uitați că un diagnostic corect poate fi pus doar de către un medic specialist, în urma unui consult și a investigațiilor adecvate. Puteți face chiar acum o programare, prin platforma DOC-Time, aici. Iar dacă nu sunteți siguri la ce specialist ar fi indicat să mergeți, vă recomandăm să începeți cu un consult de medicină internă, pentru care puteți face, de asemenea, programări prin DOC-Time.
Sursa foto: Shutterstock
Bibliografie:
Studiul 1"Marine Oil Supplements for Arthritis Pain: A Systematic Review and Meta-Analysis of Randomized Trials", ianuarie 2017, in Nutrients; autori Ninna K. Senftleber, Sabrina M. Nielsen, Jens R. Andersen, Henning Bliddal, Simon Tarp, Lotte Lauritzen, Daniel E. Furst, Maria E. Suarez-Almazor, Anne Lyddiatt, Robin Christensen.
https://pubmed.ncbi.nlm.nih.gov/28067815/
Studiul 2"NEM Brand Eggshell Membrane Effective in the Treatment of Pain Associated with Knee and Hip Osteoarthritis: Results from a Six Center, Open Label German Clinical Study", 2014, Journal of Arthritis, autori: Ulrich Danesch, Marion Seybold, Reiner Rittinghausen, Walter Treibel, Norman Bitterlich.
https://www.iomcworld.org/open-access/nem-brand-eggshell-membrane-effective-in-the-treatment-of-pain-associated-with-knee-and-hip-osteoarthritis-2167-7921.1000136.pdf
American Academy of Orthopedic Surgeons - Osteoarthritis of the Hip
https://orthoinfo.aaos.org/en/diseases--conditions/osteoarthritis-of-the-hip#
Johns Hopkins Medicine - Hip Replacement Surgery
https://www.hopkinsmedicine.org/health/treatment-tests-and-therapies/hip-replacement-surgery
Te-ar mai putea interesa și...