

Tendinita Achilliană: ce este și cum se manifestă
Tendinita Achilliană: ce este și cum se manifestă
Tendinita Achilliană: ce este și cum se manifestă
La început a fost legenda….
Când l-a născut pe Achille, mama lui, zeița Thesis a vrut să-l apere de orice primejdie și să-l facă de neînvins. La scufundat în apele Styxului, ținându-l de călcâi. Rănit de o săgeată în această singură zonă vulnerabilă a corpului, Achille și-a găsit sfârșitul.
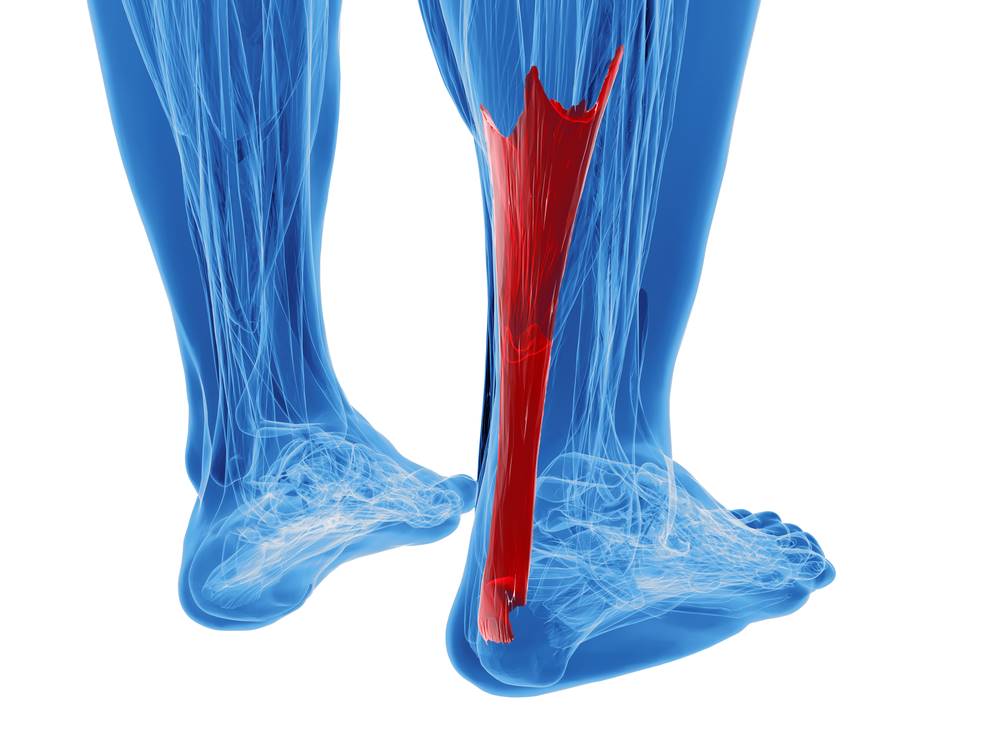
Tendonul Achille este cel mai mare și mai puternic tendon al corpului, el face legătura între călcâi și mușchii posteriori ai gambei. Prin contracția acestuia se realizează flexia plantară a piciorului, cu rol foarte important la mers, alergat, cățărat, stat pe vârfuri.
Tendinita Achilliană reprezintă inflamația acestui tendon. Mulți experți cred că cel mai corect termen ar fi cel de tendinoză ce caracterizează dezorganizarea fibrelor tendinoase și degenerarea tendonului.
Cauzele ce pot determina tendinită sunt multiple:
- Stresul repetitiv aplicat asupra tendonului și suprasolicitarea regiunii în timpul anumitor mișcari (în timpul practicării unor sporturi precum tenis, fotbal, baschet, care presupun sărituri repetitive, opriri bruște, efort fizic intens)
- Alergarea pe distanțe lungi sau mersul pe jos pe distanțe foarte mari
- Absența exercițiilor de încălzire înaintea începerii programului de antrenament
- Încălțămintea nepotrivită care nu oferă un suport adecvat al bolții plantare sau care are partea dinspre călcâi rigidă
- Trecerea bruscă de la purtarea pe o perioadă îndelungată a pantofilor cu toc înalt (ce a determinat o scurtare a tendonului Achillian) la folosirea de încălțaminte cu talpă joasă (tendonul este forțat să se întindă mai mult decât limita obișnuită și apare inflamația acestuia)
- Injecțiile locale cu corticosteroizi pot duce la slăbirea tendonului sau chiar la ruptura acestuia
- Tratamentul cu antibiotice din clasa chinolonelor poate fi cauză a tendinitei și rupturii de tendon
- O altă cauză importantă a tendinitei o reprezintă entezita din bolile inflamatorii cronice. Spre deosebire de celelalte cauze care pot determina tendinită și care au fost prezentate mai sus (în care factorul mecanic sau anumite medicamente erau factorii determinanți), în cazul anumitor boli inflamatorii (precum spondilita anchilozantă, artrita reactivă, artrita psoriazică, spondilartropatia nediferențiată) tendinita este cauzată de procesul inflamator cronic care se localizează la nivelul entezelor. Entezele reprezintă zonele de inserție pe os ale ligamentelor, tendoanelor, capsulei articulare. Enteza este o zonă supusă unui stres mecanic mare, este intens vascularizată și susceptibilă pentru depunerea de antigene. Inflamația entezelor se numește entezită. Rezultatul procesului inflamator este tendinita Achilliană. Evoluția îndelungată a procesului inflamator local este urmată de osificare și apariția în timp a spiculilor osoși vizibili pe radiografie la nivelul calcaneului.
Care sunt semnele clinice?
Pacientul prezintă durere la nivelul călcâiului și de-a lungul tendonului pe timpul activității fizice sau după ce activitatea fizică s-a încheiat. Durerea se intensifică atunci când pacientul stă pe vârfurile picioarelor, la mers sau alergare. După o perioadă de evoluție, durerea poate apărea și în repaus.
Durerea se însoțește de tumefacție la nivelul tendonului, la 2-3 cm de inserția pe calcaneu. La întinderea tendonului durerea se accentuează și apare rigiditatea locală. Uneori apar crepitații la mișcare, durere la flexia dorsală a piciorului și se poate constata apariția unui nodul palpabil la nivelul tendonului.
În cazul în care se produce ruptura de tendon, pacienții acuză durere brusc aparută, de intensitate mare, în regiunea inferioara a gambei. Pacientul are senzația de parcă ar fi fost lovit sau tăiat în partea posterioară și inferioară a gambei, deasupra călcâiului. Nu poate să meargă și să stea pe vârfurile degetelor piciorului afectat.
Cum este diagnosticat un pacient cu tendinită?
Diagnosticul de tendinită achilliană se pune pe baza anamnezei (a discuției cu pacientul), a examenului clinic și a investigațiilor paraclinice. Discuția cu pacientul se referă la nivelul lui de activitate fizică, la modificarea recentă în sensul unei activități fizice mai intense decât de obicei, care este modul în care se desfășoară antrenamentul fizic, suprafața pe care se face antrenamentul, încalțămintea purtată (încălțăminte rigidă, tocuri înalte). Examenul clinic arată sensibilitate locală la palparea tendonului, prezența sau absența nodulilor, se evaluează amplitudinea mișcărilor active și pasive la nivelul gleznei și piciorului, se evaluează continuitatea tendonului.
Radiografia de gleznă nu este utilă pentru diagnosticare. Ea poate fi folosită însă pentru diagnosticul diferențial al altor afecțiuni, de exemplu radiografia evidențiază spiculii osoși la nivelul calcaneului aparuți pe fondul entezitei din spondilartropatiile seronegative.
Ecografia evaluează starea tendonului și gradul lui de afectare. Are avantajul că este o investigație puțin costisitoare, se efectuează rapid și permite diagnosticul diferențial cu alte afecțiuni.
Rezonanța magnetică nucleară (RMN) evidențiază zona de inflamație a tendonului, fibroza în cazul afecțiunilor cronice, face diferența între ruptura parțială a tendonului si tendinoză, evidențiază prezența unei eventuale bursite.
Care este tratamentul pentru un pacient cu tendinită Achilliană?
Opțiunile de tratament se aleg în funcție de gradul și severitatea tendinitei. Tratamentul cuprinde repaus și îndepărtarea factorilor cauzatori, medicamente care să scadă durerea și inflamația, terapie fizicală, eventual tratament chirurgical.
Repausul fizic este foarte important, deoarece continuarea antrenamentului fizic în condițiile unui tendon inflamat poate duce la agravarea problemei. Sunt de evitat activitățile ce presupun flexia plantară a gleznei. Se aplică o fașă elastică la nivelul gleznei, peste aceasta se poate pune pungă cu gheață care are efect antialgic, piciorul afectat este menținut în repaus și ridicat. În cazuri severe sau recurente se poate recomanda imobilizarea gleznei în aparat gipsat.
Sunt recomandate medicamente antiinflamatorii non-steroidiene care reduc durerea, inflamația și edemul local. După 2-3 zile de repaus se incepe kinetoterapia cu mișcări de flexie-extensie la nivelul gleznei. În faza de recuperare, terapia fizicală are ca scop corectarea deficitelor de forța și flexibilitate. În cazul în care evoluția este de lungă durată și există risc de scurtare a tendonului, este indicată purtarea unei orteze care fixează piciorul în flexie dorsală ușoară.
Tratamentul chirurgical este recomandat atunci când simptomele se mențin 6-12 luni. Adeziunile fibroase sunt îndepărtate, nodulii sunt excizați, tendonul este decomprimat, porțiunile degenerate ale tendonului sunt îndepartate, osteofitele sunt excizate.
Sursă foto: Shutterstock











