Polipii de la nivelul colonului, rectului sau anusului
Polipii de la nivelul colonului, rectului sau anusului
Polipii de la nivelul colonului, rectului sau anusului
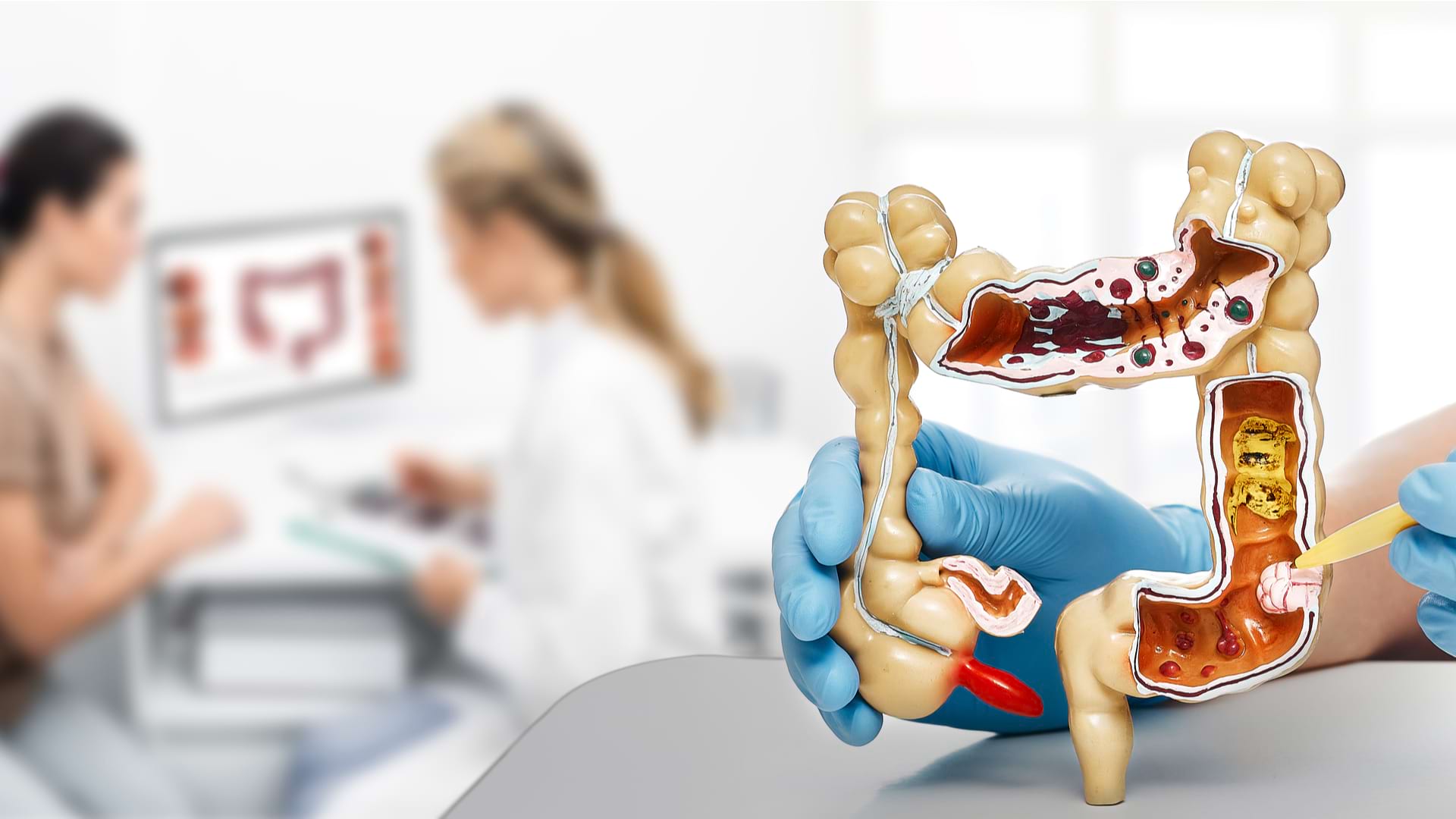
Polipii de colon sunt proeminențe care apar în lumenul colonului sporadic sau ca parte a unor sindroame specifice musculaturii colonului. Dimensiunile variaza de la 5 mm în diametru pana la un 1 cm în diametru sau chiar mai mult. Polipii pot fi deprimați, plati, sesili sau pedunculați. Puțini polipi apar din submucoasă, inclusiv lipoame, carcinoizi sau agregate limfoide. Cel mai frecvent, totuși, acestea rezultă din mucoasă și pot fi adenomatoase, zimțate sau non-neoplazice. Polipii hiperplazici sunt foarte frecventi si au un potential malign foarte scazut. Ele sunt întâlnite mai mult în colonul distal. Polipii juvenili sunt hamartoame benigne și sunt frecvente în copilărie.
Polipii rectali sunt de aceeași origine cu polipii din colon. Si aceștia sunt creșteri anormale ale mucoasei (stratul intern) al intestinului gros.
Polipii pot fi sesili (lipiți de peretele intestinal prin o zonă îngustă) sau pediculați (susținuți de un picior subțire).
Polipii sesili sunt mai puțin vizibili și pot fi mai dificil de detectat, dar ambii tipuri pot prezenta un risc de dezvoltare a cancerului.
Polipii din anus sunt de obicei de același tip ca și cei din rect sau colon, adică polipi adenomatoși sau hiperplazici. Cu toate acestea, există și alte tipuri de polipi care pot apărea în această zonă, cum ar fi polipii inflamatorii, care pot fi legați de afecțiuni inflamatorii intestinale sau de alte boli inflamatorii ale colonului.
Oricine poate dezvolta polipi colonici,de rect sau anus, insa se intalnesc mai frecvent in a doua jumatate a vietii- de regula peste 50 de ani, la persoane supraponderale sau cu antecedente familiale de polipi de colon sau cancer de colon.
Intrucat simptomatologia poate fi absenta, sunt depistati de cele mai multe ori prin teste de screening regulate, cum ar fi colonoscopia, intrucat, depistați în stadiile incipiente pot fi si îndepărtați complet. Cea mai bună prevenire a cancerului de colon este dealtfel, screening-ul regulat - o colonoscopie dupa varsta de 45 de ani, apoi o data la 3 sau 5 ani, dupa cum recoamanda medicul și bineinteles, îndepărtarea polipilor depistati.
Cauze și tipuri
Celulele sănătoase cresc și se divid într-un mod ordonat. Mutațiile anumitor gene pot determina celulele să continue divizarea chiar și atunci când nu sunt necesare celule noi. În colon și rect, această creștere haotică poate determina formarea polipilor. Polipii se pot dezvolta oriunde în intestinul gros.
Principala temere a pacientilor este legata de posibilitatea ca un polip sa fie malign, dar trebuie stiut ca exista două categorii principale de polipi, neoplazici și benigni.
Polipii neoplazici includ polipi hiperplazici, polipi inflamatori și polipi hamartomatosi. Polipii non-neoplazici de obicei nu se dezvoltă în cancer insa pot fi de asmenea extirpati pentru a se reduce la zero acest risc.
Polipii neoplazici includ adenoamele și polipii zimțați. Acești polipi au potențialul de a deveni cancer dacă sunt neglijati si au suficient timp pentru a crește. Polipii "zimțați " pot duce la cancer, în funcție de dimensiunea și localizarea lor în colon. În general, cu cât un polip este mai mare, cu atât este mai mare riscul de cancer, în special la polipii neoplazici.
Polipii rectului și ai anusului se împart în două mari categorii, în funcție de forma lor:
- Polipi pediculoși - aceștia sunt atașați de peretele intestinal printr-un picior și sunt mai ușor de îndepărtat
- Polipi sesili - aceștia sunt aderați direct de peretele intestinal și pot fi mai dificil de îndepărtat.
Polipii pot apărea și la nivelul anusului și pot fi clasificați în același mod ca cei de la nivelul rectului.
Polipii HPV reprezintă o formă particulară de polipi care sunt cauzați de infecția cu HPV (virusul papiloma uman). Aceștia sunt mai frecvent întâlniți la nivelul tractului genital, dar pot apărea și la nivelul anusului și rectului. Polipii HPV trebuie monitorizați atent și pot necesita tratament în funcție de dimensiune și gradul de displazie (modificări anormale ale celulelor) asociat.
Factori de risc
Factorii care pot contribui la formarea polipilor de colon sau a cancerului includ:
Vârsta. Majoritatea persoanelor cu polipi colonici au cel puțin 50 de ani.
Afecțiuni intestinale inflamatorii, cum ar fi colita ulceroasă sau boala Crohn a colonului. Deși polipii în sine nu reprezintă o amenințare semnificativă, prezenta colitei ulceroasă sau bolii Crohn crește riscul general de cancer de colon intrucat mucoasa este permanent iritata.
Istoricul de familie. Este mai probabil să dezvolți polipi de colon sau cancer dacă ai o rudă diagnosticată cu o astfel de afecțiune. Dacă mulți membri ai familiei au, riscul tău crește. Nu este însă o regulă generală, fiecare individ este diferit.
Fumatul și consumul excesiv de alcool. O analiză a opt studii a arătat un risc crescut de a dezvolta polipi de colon la persoanele care au consumat trei sau mai multe băuturi alcoolice pe zi. Consumul de alcool combinat cu fumatul pare să crească, de asemenea, riscul.
Obezitatea, lipsa exercițiilor fizice, aportul crescut de grăsimi animale si mezeluri. Studiile arată că toți acești factori pot crește riscul de a dezvolta polipi. Pe de altă parte, includerea mai multor fibre în dietă și exerciții fizice regulate pot reduce riscul.
Tulburări ereditare de polipi. Rareori, oamenii moștenesc mutații genetice care provoacă formarea polipilor de colon. Dacă ai o mutație genetică, ai un risc mult mai mare de a dezvolta cancer de colon, de aceea daca au existat cazuir in familie, screening-ul care se impune prin metode imagistice se desfasoara poate mai des, dupa cum recoamnda medicul. Astfel, se poate depista precoce prezenta polipilor.
Simptome
Deoarece majoritatea persoanelor cu polipi de colon nu prezintă niciun simptom, este posibil să nu știi că ai un polip până când medicul tău îl depistează în timpul unei examinări a colonului.
Cu toate acestea, unele persoane cu polipi colonici pot prezenta:
Sângerare rectală. Acesta poate fi un semn de polipi colonici, cancer sau alte afecțiuni, cum ar fi hemoroizii sau rupturi minore ale anusului.
Schimbarea culorii scaunului. Sângele poate apărea sub formă de firișoare roșii în scaun sau poate face ca scaunul să pară negru. O schimbare a culorii poate fi cauzată și de anumite alimente, medicamente sau suplimente alimentare.
Modificări de tranzit digestiv. Constipația sau diareea care durează mai mult de o săptămână pot indica prezența unui polip colonic mai mare sau a unui cancer. Cu toate acestea, o serie de alte afecțiuni pot provoca, de asemenea, modificări ale activității intestinale.
Durere. Un polip mare de colon îți poate obstrucționa parțial intestinul, ceea ce duce la dureri abdominale și crampe.
Anemia cu deficit de fier. Prezenta polipilor sesili poate genera o sângerare oculta, ce se instaleaza treptat, în timp, fără sânge vizibil în scaun.In schimb, analiza scaunului o poate depista ducand la suspiciunea prezentei acestora. Sângerările cronice privează organismul de fierul necesar hematiilor să transporte oxigen în organism (hemoglobina). Rezultatul este anemia feripriva care ridica si aceasta suspiciune.
Când să mergi la un medic
Mergi la medic dacă ai:
- Durere abdominală
- Sânge în scaun
- O problemă de tranzit care durează mai mult de o săptămână
Ar trebui să mergi regulat la control pentru a depista eventuala prezenta a polipilor dacă:
- Ai 50 de ani sau mai mult.
- Ai factori de risc, cum ar fi antecedente familiale de cancer de colon. Unele persoane cu risc ridicat ar trebui să înceapă un screening regulat mult mai devreme de vârsta de 50 de ani.
Diagnostic și tratament
Testele de screening recomandate la ora actuala includ:
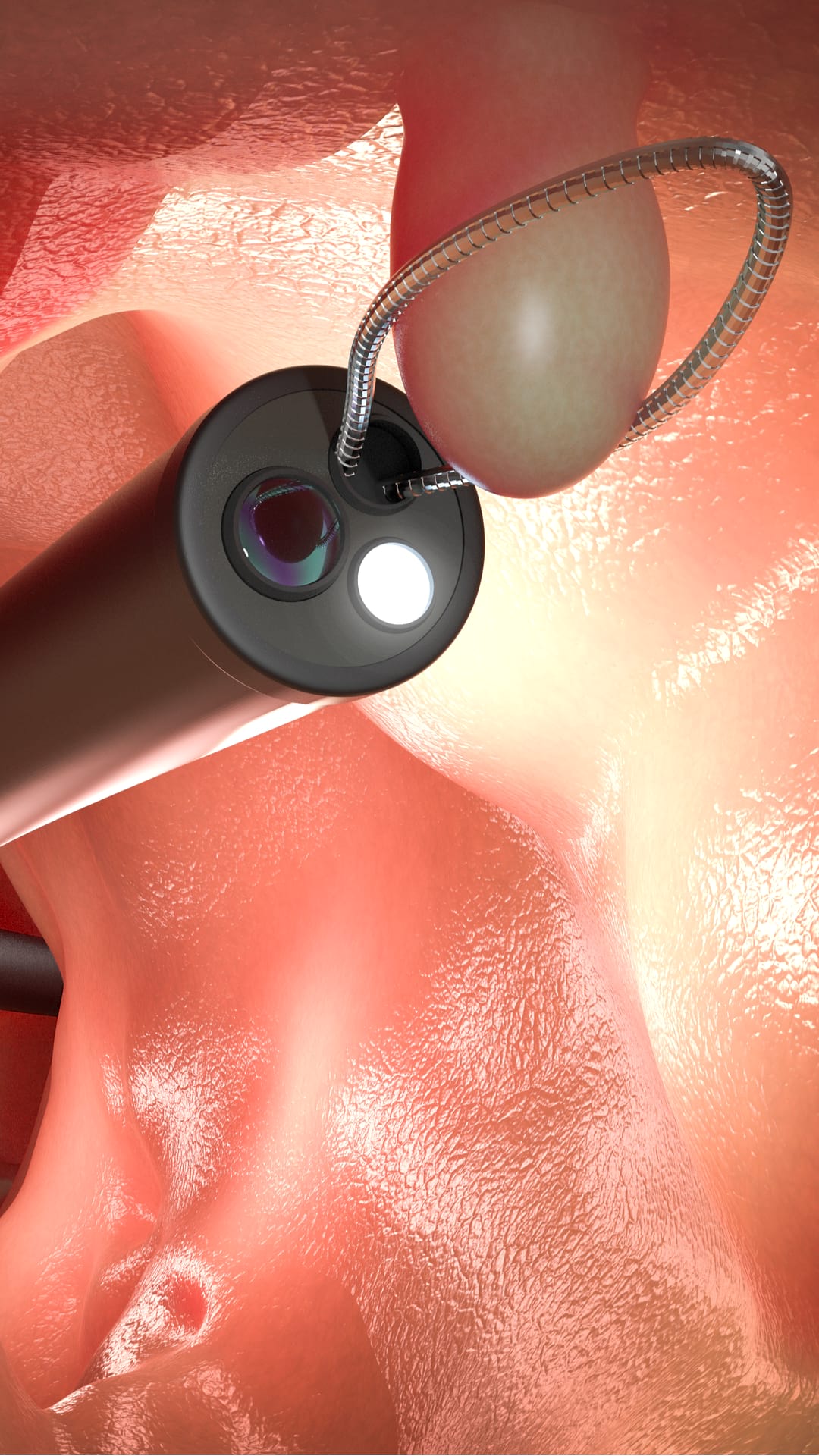
Colonoscopia, cel mai sensibil test pentru polipi colorectali și cancer. Dacă se găsesc polipi, medicul îi poate îndepărta imediat sau poate preleva probe de țesut (biopsie) pentru analiză.
Colonoscopia virtuală (colonografie CT), un test minim invaziv care utilizează o scanare CT pentru a-ți vizualiza colonul. Colonoscopia virtuală necesită aceeași pregătire intestinală ca și o colonoscopie. Dacă se găsește un polip în timpul scanării CT, va trebui să repeți pregătirea intestinului pentru o colonoscopie, pentru ca polipul să fie examinat și îndepărtat.
Sigmoidoscopie flexibilă, în care un tub subțire cu led și cameră este introdus în rect pentru a examina ultima treime a colonului (sigmoid) și a rectului. Majoritatea colonului nu este examinată cu acest test de screening, așa că este posibil ca unii polipi și cancere localizate in restul colonului să nu fie descoperite.
Teste de scaun. Acest tip de test funcționează prin verificarea prezenței sângelui în scaun sau prin evaluarea ADN-ului din scaun, pentru a descoperi un polip de colon sau cancer. Dacă testul de scaun este pozitiv, se recomanda o colonoscopie pentru a stabili diagnosticul exact si planul de tratament.
Tratament
Opțiunile de eliminare ale polipilor intestinali depistati includ de regula proceduri chirurgicale care se pot efectua sub o anestezie usoara. Exista mai multe proceduri la care chirurgul gastroenetrolo poate recurge in functie de dimnesiunile si localizarea polipilor, precum:
Îndepărtarea cu pense (polipectomie). Dacă un polip este prea mare pentru a fi îndepărtat cu această metodă, se poate injecta un lichid sub el pentru a ridica și a izola polipul de țesutul din jur, astfel încât să poată fi îndepărtat.
Chirurgie minim invazivă. Polipii care sunt prea mari sau care nu pot fi îndepărtați în siguranță în timpul screening-ului sunt de obicei îndepărtați chirurgical, care este adesea efectuat prin laparoscopie, care abordeaxza zona transcutan, prin abdomen, pentru a îndepărta porțiunea bolnavă a intestinului.
Îndepărtarea colonului și a rectului (proctocolectomie totală). reprezinta o procedura adecvata in cazul polipozei adenomatoasă familiale; consta intr-o intervenție chirurgicală ce îndepărteaza colonul și rectul, cu realizarea unei stome exterioare ce colecteazamateriile fecale. Procedura este destul de invalidanta si afecteaza calitatea vietii pacinetului, insa salveaza viata pacinetului.
Dupa interventie, materialul excizat este trimis la laboratorul de anatomopatologie in vederea emiterii diagnosticului precis privind natura polipului si dacă este potențial canceros.
Un polip rectal sau anal, sesil sau pediculat, lăsat netratat, poate crește și poate deveni canceros. În general, polipii sesili sunt considerați a fi mai susceptibili să se transforme în cancer decât polipii pediculați, deoarece nu sunt atașați de un picior care ar limita dezvoltarea lor. Este important să fie tratat pentru a preveni transformarea lui într-un cancer rectal.
Depistat la timp, de cele mai multe ori, polipii rectali pot fi îndepărtați cu ușurință prin proceduri endoscopice simple și sigure.
Complicații
Unii polipi de colon, nedepistati in timp si netratati chirurgical pot evolua în cancer, Când polipii colonici sunt îndepărtați, afecțiunea este vindecată. Alte complicatii
- Sângerare
- Diaree
- Ocluzie intestinală
- Cancer
Dacă polipul nu este îndepărtat, atunci acesta poate provoca sângerare, invaginație sau chiar deveni malign. Cu toate acestea, polipii colonici cresc lent, iar formarea unui polip mic poate dura până la un deceniu. Riscul de cancer este mult mai mare în cancerul ereditar. de tipul polipozei adenomatoase familiala. Riscul de cancer de la un polip colonic sporadic de 1 cm este de aproximativ 8% la zece ani și de 24% la 20 de ani. În cele din urmă, riscul de malignitate depinde și de tipul de polip, histologie și dacă există o asociere cu sindroamele polipoze.
Prognostic și monitorizare
Majoritatea gastroenterologilor susțin repetarea colonoscopiei la 5 ani după îndepărtarea completă a unui polip adenomatos cu risc scăzut (așa cum este definit histologic).
Colonoscopia se poate repeta la 3 ani dacă polipul prezintă caracteristici cu risc mai mare. Dacă nu se găsesc polipi colonici la examinarea inițială, se recomandă o colonoscopie de monitorizare la intervale de aproximativ 10 ani.
Prevenție
Îți poți reduce foarte mult riscul de polipi colonici și cancer colorectal prin efectuarea de screening-uri regulate. Anumite schimbări ale stilului de viață pot ajuta, de asemenea:
Adoptă obiceiuri sanatoase. Include o mulțime de fructe, legume și cereale integrale în dietă și redu aportul de grăsimi. Limitează consumul de alcool și renunță la fumat. Rămâi activ fizic și menține-ți o greutate corporală sănătoasă.
Limitatează carnea roșie, produsele din carne procesată.
Discută cu medicul tău despre suplimentele cu calciu și vitamina D. Studiile au arătat că creșterea consumului de calciu poate ajuta la prevenirea reapariției adenoamelor de colon. Nu este foarte clar dacă calciul are vreun beneficiu protector împotriva cancerului de colon. Alte studii au arătat că vitamina D poate avea un efect protector împotriva cancerului colorectal.
Analizează cu medicul opțiunile existente dacă te încadrezi în categorie de risc. Dacă ai antecedente familiale de polipi de colon, ia în considerare consilierea genetică. Dacă ai fost diagnosticat cu o afecțiune ereditară care cauzează polipi colonici, vei avea nevoie de colonoscopii regulate începând cu vârsta adultă tânără.
Sursa foto: Shutterstock
Bibliografie:
Colon Polyps, 2021 Marcelle Meseeha; Maximos Attia.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4726668
Te-ar mai putea interesa și...






















